Una questione economica oltre che sanitaria
Malattie respiratorie: il conto nascosto che pesa oltre 45 miliardi sulla sanità
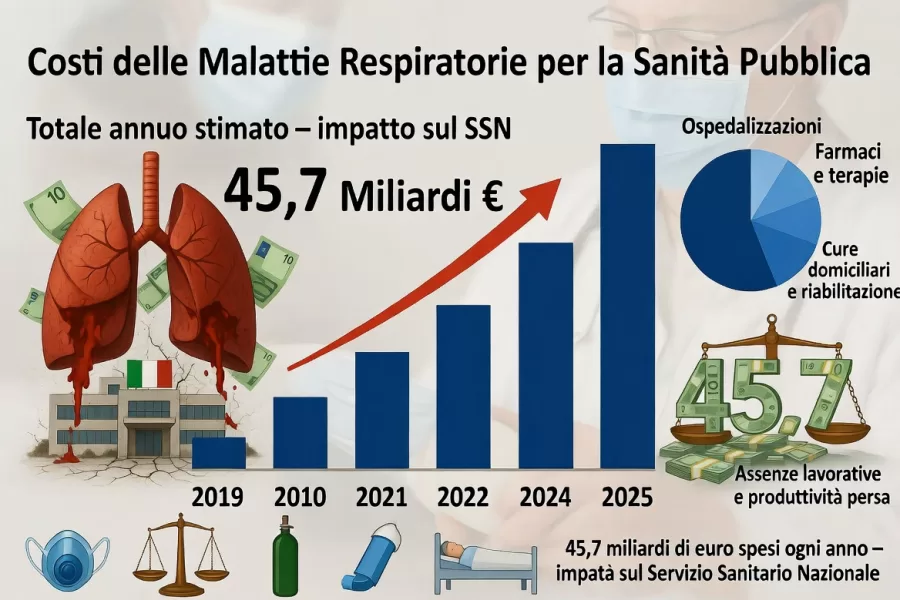
In Italia le malattie respiratorie croniche non sono solo una questione clinica, ma una variabile economica sempre più rilevante, capace di incidere in modo diretto sulla produttività, sulla spesa pubblica e sugli equilibri del Servizio sanitario nazionale: i numeri parlano di un impatto complessivo pari a 45,7 miliardi di euro tra costi sanitari e perdita di capacità lavorativa, mentre oltre 6 milioni di italiani convivono con almeno una patologia respiratoria e la sola broncopneumopatia cronica ostruttiva supera i 13 miliardi di costo.
Un peso che si inserisce in una dinamica europea ancora più ampia, con oltre 80 milioni di pazienti e circa 400mila decessi l’anno, e che riflette fattori strutturali difficilmente comprimibili nel breve periodo, dall’invecchiamento della popolazione all’inquinamento fino alla diffusione del fumo, che in Italia continua a riguardare quasi un quarto della popolazione. È su questo terreno che la questione respiratoria smette di essere un capitolo della sanità e diventa un tema di politica economica, perché incide direttamente sulla partecipazione al lavoro, sull’assorbimento di risorse pubbliche e sulle disuguaglianze territoriali, con un sistema che continua a mostrare forti asimmetrie nell’accesso a prevenzione e diagnosi.
La presentazione al Ministero della Salute del Libro Bianco della Pneumologia e dei Policy Paper del progetto Respira si inserisce in questo quadro come tentativo di uscire da una gestione frammentata e riportare il tema dentro una strategia più organica, dove la prevenzione non è solo un obiettivo sanitario ma una leva di sostenibilità. Non è un caso che il Ministro della Salute Orazio Schillaci abbia legato esplicitamente il tema alle sue implicazioni economiche, osservando che «si tratta di una priorità anche perché incide moltissimo sulle capacità lavorative e ha un impatto economico sulla vita di tutti», e insistendo sulla necessità di «un approccio condiviso che vada oltre i singoli partiti», segnale di come il dossier venga ormai percepito come trasversale. La stessa linea emerge nelle parole di Maria Rosaria Campitiello, che richiama il nesso tra salute respiratoria, spesa pubblica e disuguaglianze, indicando la necessità di un intervento più strutturato e di un Piano nazionale capace di ridurre le distanze tra territori, oggi ancora marcate.
Ma il passaggio più delicato resta quello dell’organizzazione: il modello indicato dal Libro Bianco punta su una rete integrata tra ospedale e territorio, con l’obiettivo di ridurre ricoveri e riacutizzazioni e spostare il baricentro verso una gestione più continua della cronicità. «Costruire una vera rete respiratoria tra ospedale, territorio e domicilio vuol dire andare oltre un modello centrato sull’ospedale», osserva Paola Rogliani, presidente SIP, mettendo in evidenza come strumenti già avviati – dalle Case di comunità alla telemedicina – rappresentino una base ancora da rendere pienamente operativa. In questa direzione si inserisce anche la richiesta di un salto di governance avanzata da Raffaele Scala, Presidente AIPO, che individua in un Piano strategico nazionale il perimetro necessario per coordinare prevenzione, diagnosi e presa in carico, con l’obiettivo di ridurre nel tempo sia l’incidenza sia i costi senza aumentare la spesa complessiva.
Il punto, in controluce, è se la prevenzione riuscirà davvero a diventare un investimento capace di alleggerire il carico economico nel medio periodo o se resterà una priorità condivisa più sul piano delle dichiarazioni che su quello dell’attuazione, mentre il peso delle cronicità continua a crescere e a ridefinire gli equilibri del sistema.
© Riproduzione riservata